Letkuravitsemus ja siedettävyys - ratkaisuja yleisimpiin haasteisiin
Elimistöllä voi mennä muutama päivä letkuravitsemukseen tottumiseen ja alussa voikin ilmetä siedettävyysongelmia. Letkuravintovalmisteen koostumus, lääkitys, hygienia tai annostelu ovat siedettävyyteen vaikuttavia tekijöitä 1,2. Siedettävyysongelman syyn tunnistaminen ja hoitaminen ovat ensisijaisen tärkeitä, jotta potilas saa riittävän määrän ravintoa. Vajaaravitsemusriskissä olevien potilaiden riittävä ravinnon saanti voi osaltaan vaikuttaa positiivisesti toipumiseen 3.
Siedettävyysongelmia voi esiintyä sekä ylemmässä että alemmassa ruoansulatuskanavassa. Ylemmän ruoansulatuskanavan siedettävyysongelmat voivat ilmetä pahoinvointina ja vatsakipuna ja ne aiheutuvat usein mahalaukun hidastuneesta tyhjenemisestä.
Ripuli ja ummetus ovat tyypillisiä oireita, jotka viittaavat alemman ruoansulatuskanavan siedettävyysongelmiin. Oireet voivat aiheuttaa haasteita niin potilaalle kuin hoitajallekin 4,5.

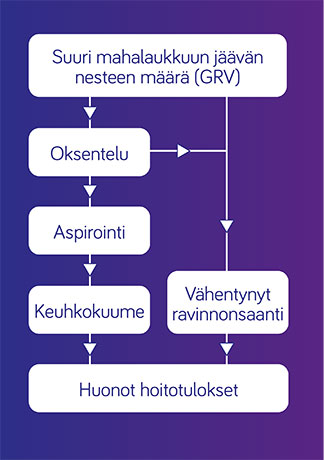
Ylemmän ruoansulatuskanavan siedettävyysongelmat ilmenevät yleensä mahalaukkuun jäävän nesteen määrän kasvamisena (Gastric residual volumes (GRV)). Myös oksentelu on mahdollista. Kohonneet GRV-arvot voivat johtua liian nopeasta annostelusta, mahalaukun hitaasta tyhjenemisestä tai muista mahalaukun/ruoansulatuskanavan ongelmista. Ongelmat voivat johtaa letkuravitsemuksen vähentämiseen tai lopettamiseen. Jos ongelmiin ei puututa, ne voivat johtaa ravinnonsaannin vähenemiseen ja heikentää kliinisiä hoitotuloksia6.
Ennen letkuravintovalmisteen vaihtamista toiseen on myös tärkeää huomioida potilaan lääkitykset, valmisteen annosteluun liittyvät asiat ja hygienia2.
Tässä osiossa käymme läpi yleisimpiä syitä letkuravitsemuspotilaiden ripulille ja ummetukselle.
Mahdollisia syitä ripuliin:
1. Letkuravintovalmisteen annostelu:
• Liian suuri annostelunopeus
• Annetun letkuravintovalmisteen lämpötila
2. Mahdollinen lääkitys:
• Antibiootit
• Muu lääkitys (etenkin lääkkeiden sisältämä sorbitoli)
3. Kontaminaatioon johtava huono hygienia
4. Potilaan terveydentila
• Ruoka-aineyliherkkyys tai -allergia
• Sairaus itsessään
• Vajaaravitsemuksesta johtuva ripuli, hypoalbuminemia
5. Valmisteen koostumus
• Kuiduton valmiste
Ennen letkuravintovalmisteen vaihtamista toiseen on suositeltavaa tarkistaa oheinen lista ja varmistaa, että mikään edellä mainituista ei ole syy ripuliin.
Syöttöpumppu voi auttaa hallitumman ja tarkemman letkuravitsemuksen toteuttamisessa. Useimmissa tapauksissa letkuravintovalmisteen käyttöä voidaan jatkaa ripulista huolimatta. Näin elimistö saa edes jonkin verran toipumisen kannalta tärkeitä ravintoaineita verrattuna tilanteeseen, jossa ravitsemus lopetetaan kokonaan. Ripulia ei tule sietää tai jättää huomioimatta vaan ruokavaliohoitoa tulee jatkaa samalla, kun potilaskohtaista tilannetta arvioidaan uudelleen.
Mahdollisia syitä ummetukseen:
• Perussairaus
• Rajoitettu nesteensaanti
• Lääkitys
• Vähäinen liikunta
• Kuidun puute
Tarkista aina, että mikään ylläolevista tekijöistä ei ole syy ummetukseen ennen kuin päätät vaihtaa letkuravintovalmistetta. Kuidut ovat tärkeitä, ja jos potilas käyttää kuidutonta letkuravintovalmistetta, voidaan suositella vaihtamista kuitua sisältävän valmisteen käyttöön, mikäli tälle ei ole estettä.

Letkuravintovalmisteen siedettävyys ja sopiva antonopeus ovat yksilöllisiä. On tärkeää laatia yksilöllinen suunnitelma letkuravitsemuksen aloitusvaiheessa sekä jatkuvasti seurata ja kirjata hoidon etenemistä. Huomioi refeeding-oireyhtymä, joka on vakava tila ja jota voi esiintyä pitkään vajaaravitsemuksesta kärsineillä potilailla tai potilailla, joiden ravinnonsaanti on ollut niukkaa. Sitä voi esiintyä myös potilailla, joilla on aloitettu letku- tai parenteraalinen ravitsemus liian nopeasti, ja se voi aiheuttaa sydämen vajaatoimintaa, keuhkoödeemaa, rytmihäiriöitä ja aineenvaihduntaan liittyviä ongelmia7-8.
Mikäli potilaalla on refeeding-riski, tulee letkuravitsemus aloittaa hitaasti ja hänen elektrolyyttejään tulee seurata tarkasti.
Alla on esimerkkejä letkuravitsemuksen aloittamisesta. Huomioi aina ensisijaisesti potilaan yksilölliset tarpeet ja paikallinen ohjeistus.


Etsitkö potilaallesi letkuravintovalmistetta, joka on hyvin siedetty? Kaikki letkuravintovalmisteet eivät ole samanlaisia!
Lue lisääProteiinit ovat tärkeitä lihasmassan ja voiman ylläpitämisessä ja tukevat siten osaltaan myös potilaan kuntoutumista ja itsenäistä elämää. Proteiinien laadulla ja siedettävyydellä on merkitystä.
Lue lisääTuotekohtaisia esitteitä, oppaita, videoita ja muuta materiaalia työsi tueksi.
Lue lisää1. Bischoff SC et al., ESPEN guideline on home enteral nutrition,. Clinical Nutrition, 2020;39(1):5-22.
2. Blumenstein I et al. Gastroenteric tube feeding: Techniques, problems and Solutions. World J Gastroenterol. 2014;20(26): 8505-8524.
3. Kondrup J et al. ESPEN Guidelines for Nutrition Screenin 2002. Clinical Nutrition. 2003; 22(4): 415–421
4. Mizock BA. Risk of aspiration in patients on enteral nutrition: frequency, relevance, relation to pneumonia, risk factors and strategies for risk reduction. Curr Gastroenterol Rep 2007;9:338–44.
5. Montejo JC. Enteral nutrition-related gastrointestinal complications in critically ill patients: a multicenter study. Crit Care Med 1999;27:1447–53.
6. Gungabissoon, U et al Prevalence, risk factors, clinical consequences, and treatment of enteral feed intolerance during critical illness. JPEN, 2015;39 (4): 441-8
7. Mehanna HM, Moledina J, Travis J. Refeeding syndrome: what it is, and how to prevent and treat it. BMJ. 2008;336(7659):1495-1498. doi:10.1136/bmj.a301NICE
8. NICE guidelines: Nutrition support for adults: oral nutrition support, enteral tube feeding and parenteral nutrition. Clinical guideline [CG32] 2006